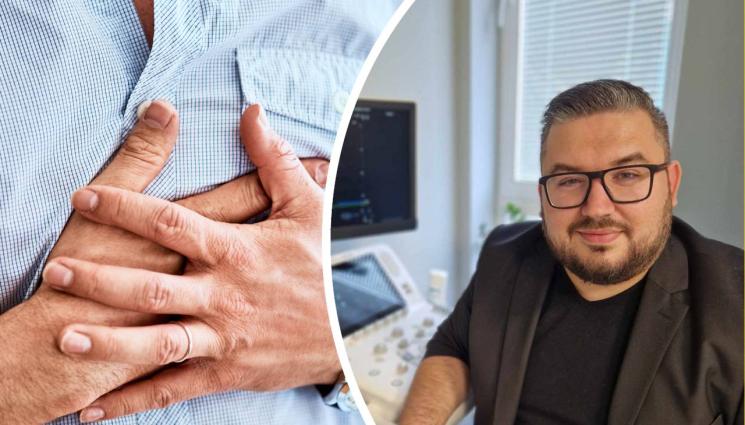
С ъвременните терапии за лечение на онкологични заболявания значително удължават живота, но някои от тях могат да увредят сърдечносъдовата система. Един пациент може успешно да пребори онкологичното заболяване, но в процеса да развие сърдечна недостатъчност. Това заяви пред „Здраве с Телеграф“ бургаският кардиолог, заместник-директор на Комплексния онкологичен център и председател на сдружение „Младите лекари“ в града – Диян Господинов. С него разговаряме за предизвикателствата пред кардиоонкологията. Тази сравнително нова специалност е част от мисията да се пази сърдечносъдовата система по време на лечение при рак.
„В модерната медицина битката с рака вече не се води на един фронт. Днес пред специалистите стои нова, критично важна задача - да гарантират, че успешното онкологично лечение няма да увреди необратимо сърцето. Кардиоонкологията осигурява именно този баланс – ефективно лечение на рака при максимално запазено сърдечно здраве“, отбелязва специалистът и уточнява, че говорим за сравнително ново направление на границата между кардиологията и онкологията.
.
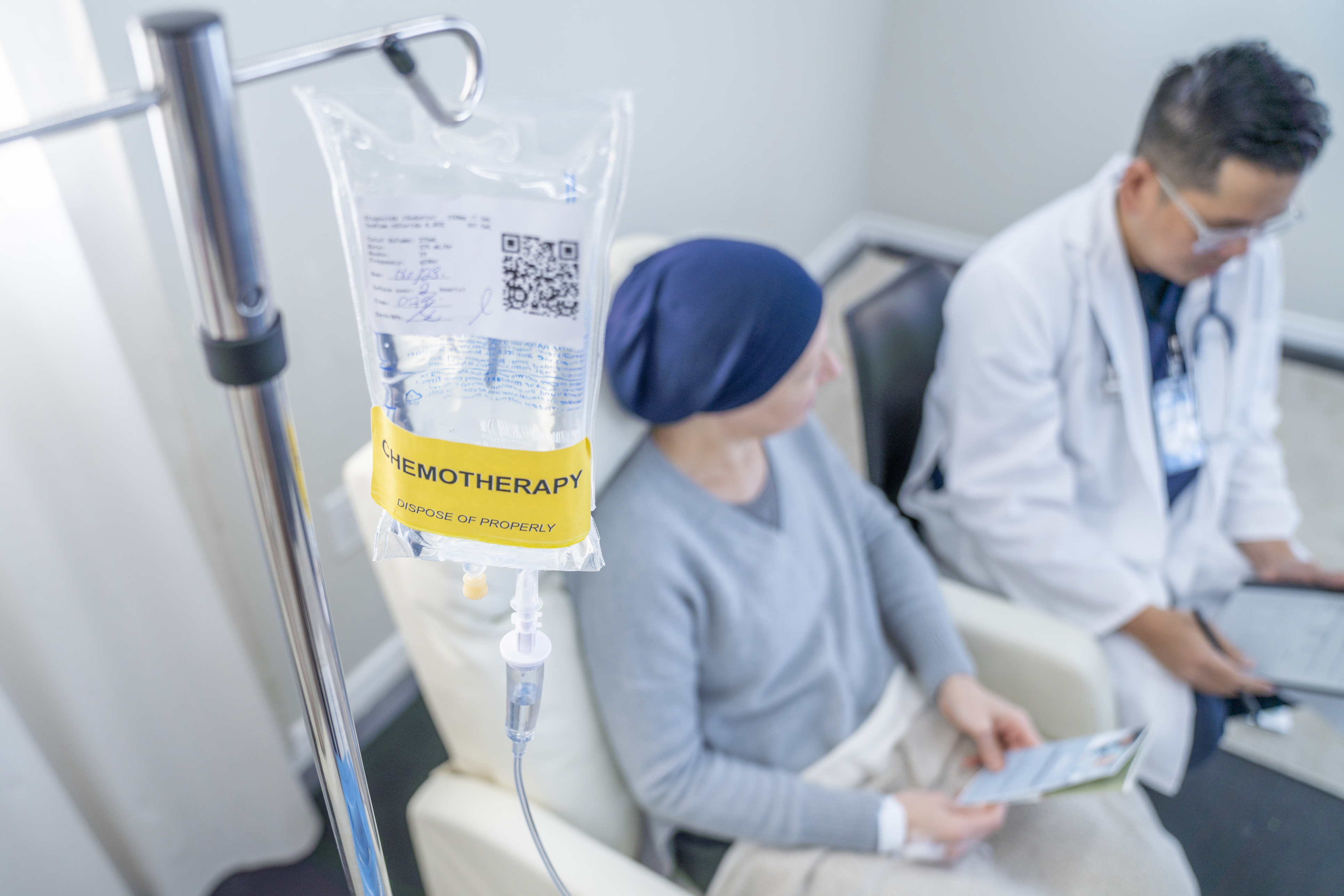
Усложнения
Сърдечните усложнения при онкопациенти не са рядкост, като до 30% от болните могат да развият различна степен на кардиотоксичност. При високорискови терапии, като антрациклините или таргетните медикаменти срещу HER2, този процент е още по-висок. Рискът зависи от фактори като възраст, хипертония или диабет. Още по-съществено е, че кардиотоксичността може да се прояви не само по време на лечението, но и години след неговото приключване. Това означава, че пациент, който е считан за „излекуван“ от онкологичното си заболяване, може по-късно да развие сърдечни проблеми, които са пряко свързани с проведената терапия.Кои терапии са най-опасни за сърцето?
„Антрациклините са класически пример за химиотерапия с дозозависим ефект върху сърдечния мускул. Таргетните терапии и новата имунотерапия също носят своите рискове – последната може да предизвика тежки състояния като миокардит. Дори лъчетерапията, насочена към гръдния кош, може да доведе до ускорена атеросклероза или клапни увреждания след време. Познаването на тези рискове позволява на лекаря да приложи персонализиран подход - отбелязва д-р Господинов и добавя: - Най-важното послание е, че днес не е достатъчно просто да лекуваме рака. Трябва да се грижим за пациента като цяло. Кардиоонкологията е именно този подход – интегрирана медицина, която цели не само оцеляване, но и качество на живот след лечението.“
Спектър
Кардиотоксичността е общ термин, който описва увреждането на сърдечносъдовата система, причинено от онкологичното лечение. Тя не е едно конкретно заболяване, а обхваща широк спектър от състояния – от субклинични промени, които пациентът не усеща, до тежки и животозастрашаващи усложнения. Най-честата форма е увреждане на сърдечния мускул, което води до намалена помпена функция на сърцето и развитие на сърдечна недостатъчност. Това може да започне напълно безсимптомно, като единствената находка е понижение на фракцията на изтласкване или промяна в глобалния лонгитудинален стрейн. С времето обаче пациентите могат да развият задух, лесна умора, отоци по крайниците. Освен това кардиотоксичността може да се прояви с аритмии – от сравнително безобидни до тежки нарушения на ритъма, включително предсърдно мъждене или камерни аритмии. Някои терапии водят до повишаване на артериалното налягане, което допълнително натоварва сърцето.
„Има и случаи, при които се засягат коронарните съдове, което може да доведе до исхемична болест на сърцето, както и възпалителни процеси като миокардит или перикардит, особено при имунотерапия. Особеното при кардиотоксичността е, че тя може да се развие в различни времеви рамки – още по време на лечението, скоро след него или дори години по-късно. Именно затова тя често остава недооценена, ако не се търси активно“, добавя експертът.
Инструмент
Основният инструмент за ранно откриване е ехокардиографията. Тя дава информация за структурата и функцията на сърцето, като класическият показател е фракцията на изтласкване. Още по-чувствителен маркер е „глобалният лонгитудинален стрейн“, който може да покаже увреждане на миокарда много преди да се промени фракцията на изтласкване. Това е особено важно при пациенти на потенциално кардиотоксична терапия.
Към образната диагностика се добавят и биомаркерите – най-вече тропонин и NT-proBNP. Повишаването им може да бъде ранен сигнал за увреждане на сърдечния мускул или за повишено напрежение върху сърцето дори когато пациентът няма никакви оплаквания.
В определени случаи се използват и по-специализирани методи като кардиален магнитен резонанс, който дава много детайлна информация за структурата и възпалителните промени в миокарда, особено при съмнение за миокардит.
Оценката на риска се прави
преди старта на лечението
Според European Society of Cardiology и препоръките в ESC Cardio-Oncology Guidelines 2022 проследяването трябва да бъде системно – започва още преди терапията, продължава по време на лечението и след неговото приключване. Честотата и видът на изследванията се определят според риска на пациента и вида на терапията.
„Най-голямото предимство на този подход е, че позволява навременна намеса – корекция на лечението, добавяне на кардиопротективна терапия или по-често наблюдение. Така се предотвратява развитието на тежки и необратими сърдечни усложнения“, подчертава д-р Господинов.
В България имаме знания,
но няма система
Въпреки че кардиоонкологията вече е добре дефинирана като концепция и има ясни препоръки от European Society of Cardiology, в България тази област все още не е достатъчно структурирана и внедрена в рутинната практика. Проблемът е, че липсва системен, организиран подход. Няма ясно изградени кардиоонкологични програми или специализирани звена в повечето лечебни заведения. Това означава, че проследяването на пациентите често зависи от индивидуалната инициатива на лекаря, а не от утвърден протокол. В резултат някои пациенти получават отлична грижа, а други изобщо не се проследяват кардиологично.
Липсва и стандартизиран скрининг. В много случаи пациентите започват онкологично лечение без базова оценка на сърдечната функция, което прави трудно разпознаването на последващи промени. Още по-рядко се прилага системно проследяване с модерни методи като стрейн анализ или биомаркери.
Друг съществен проблем е липсата на реален мултидисциплинарен подход. В идеалния случай кардиологът и онкологът трябва да работят като екип, да обсъждат пациента заедно и да вземат съвместни решения. В практиката обаче това често се случва фрагментирано – пациентът се насочва към кардиолог едва когато вече има проблем.
„Всичко това води до една проста, но важна констатация – в България кардиоонкологията съществува като знание, но все още не е напълно изградена като система“, категоричен е д-р Диян Господинов.
 Людмил Христов
Людмил Христов